Het vernieuwde hoofdlijnenakkoord
Door Prof.mr. J.G. Sijmons.
Het SiRM (Strategies in Regulated Markets) heeft onlangs voor het ministerie van VWS een lerende evaluatie uitgevoerd van het gebruik van hoofdlijnakkoorden in de zorg (hierna steeds ‘HLA’s), met als titel: Een vernieuwd akkoord. Een gewijzigde vorm van Hoofdlijnenakkoorden (Utrecht, 8 december 2021). Waren de HLA’s in 2012 voor een belangrijk deel kostenbeheersingsafspraken geflankeerd door inhoudelijk beleid (met een logische samenhang: wat is mogelijk binnen de financiële kaders?). De Algemene Rekenkamer concludeerde bij een eerdere evaluatie van zorgakkoorden dat financiële afspraken in de HLA’s in de eerste ronde tussen 2012 en 2015 zeer waarschijnlijk hebben bijgedragen aan de betaalbaarheid in de zorg. Het instrument van het HLA ontwikkelt daaraan voorbij inmiddels een eigen dynamiek waarbij het (tenminste gedeeltelijke) succes ervan de vraag oproept naar het optimaliseren van deze bestuurlijke convenanten (zo moeten ze – ten minste tot nu toe – juridisch worden geduid). De Raad voor Volksgezondheid & Samenleving (RVS) meende in zijn recente rapport Opnieuw akkoord? Adviezen voor een passende inzet van bestuurlijke akkoorden in de zorg dat het instrument uit zijn sectorale beperking moest worden bevrijd en daardoor van grotere transformatieve kracht zou worden voorzien.
Sectoroverstijgend, focus op de maatschappelijke opgave en centrale regie
Het SiRM heeft met de marktpartijen in de zorg, zorgkoepels (die geen marktpartij zijn), bestuursorganen zoals NZa en Zorginstituut en VWS zelf de HLA’s als instrument geëvalueerd en vooruitgekeken, vooruit gedroomd en geschetst. Alle partijen vonden het instrument HLA een goed bestuurlijk middel om veranderingen in de zorg te bewerkstelligen. We kunnen er mee door. Maar dan wel met een verbeterde versie, die de benodigde transformatie kan versnellen. Drie dingen zouden nodig zijn. Ten eerste inderdaad verbreding door sectoroverstijgende akkoorden voor een gemeenschappelijk vertrekpunt en een gezamenlijke inspanning. Tegelijk echter ook versmalling door focus op maatschappelijke opgaven, op concrete doelstellingen. Ten derde een sterkere regierol van VWS. Door deze heroriëntatie krijgen HLA’s meer kracht. In een schema van het SiRM (p. 12) gaat het om een kwartslag draaien van de focus, waarbij de sector een afgeleide coördinerende taak krijgt:
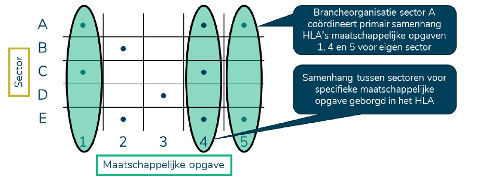
Er is nog meer geconcludeerd, maar in deze signalering beperk ik mij tot deze drie aspecten van de evaluatie. Zij hebben een duidelijke logica. Wat scherp gezegd misschien, drukken deze conclusies uit dat de partijen bij de akkoorden (buiten VWS) tot nu toe zich teveel op de eigen achterban richtten, te vage afspraken maakten en dat er overkoepelde regie ontbrak. Dat kan en moet beter.
Nogmaals de logica is goed te volgen (heel veel verstandige mensen hebben dit bovendien samen uitgedacht), maar zonder daaraan te twijfelen roept dit heruitvinden van het HLA wel enige vragen op. Er is namelijk ook wel een begrijpelijke reden voor de gesignaleerde tekortkomingen en dat is de opzet van het stelsel uit 2007, dat nog helemaal niet zover is door ontwikkeld, dat het gaat aansluiten op de HLA’s nieuwe stijl. Laten we in omgekeerde volgorde immers de drie punten langslopen.
Centrale regie?
Volgens het SiRM vinden de partijen bij de evaluatie dat VWS ‘als stelselverantwoordelijke het meeste zicht heeft op wat nodig is in de zorg’. VWS zou het beste de breedte van het veld overzien, de lange termijnoplossingen van de belangrijkste issues in het oog houden en de minister van VWS kan – in samenspraak met het parlement – voor nieuwe wet- en regelgeving zorgen. Dat klinkt overtuigend, maar laten we ons herinneren, dat het stelsel van gecontroleerde marktwerking vooral werd ingevoerd om een ‘vraaggestuurde’ zorg te organiseren, nadat alle centrale overheidssturing op het aanbod zich als te traag en te weinig innovatief had getoond. De fakkel werd doorgegeven naar de zorgverzekeraars, zorgkantoren en gemeenten met een nieuwe inkoopmacht, die daarmee de regie konden nemen. Als de belangrijkste veranderingen nu niet met regie van de zorgverzekeraars moeten komen, maar van het leiderschap van VWS, wordt die fakkel dan weer teruggegeven? Marktfalen? Of eenvoudigweg meer politieke ambitie dan voorheen? Bij de Gezondheidswet uit de vijftiger jaren was ook een ‘verkoepeling’ van de zorg beoogd op provinciaal niveau (publiek-private raden voor de volksgezondheid), waarbij de zorg decentraal kon worden aangestuurd. Een organieke convenantstructuur. Die heeft niet gefunctioneerd. De centrale sturing kwam daarna in de jaren tachtig maar niet van de tekentafel en werd opgegeven voor een voornamelijk financiële kostenbeheersing, met als sluitstuk een stelselwijziging. Kostenbeheersing was ook nog een belangrijk doelstelling van de HLA’s sedert 2012 en dat werkte, aldus recentelijk de Rekenkamer. Het SiRM tekent op dat partijen in het veld niet meer bang zijn voor macrokortingen (het macrobeheersinstrument), maar dat is natuurlijk ook aan het succes van de HLA’s te wijten, dat die uit beeld zijn geraakt. Een faciliterende procesrol voor VWS is vrij evident, maar een sturende, en welke dan precies? Wat is er bij VWS inmiddels anders ingericht, dat een sturende taak logischerwijs daar moet belanden (behalve natuurlijk dat de nieuwe minister van VWS wel veel deskundigheid kan worden toegedicht)? En als de regie van de zorginkoop van zorgverzekeraars, zorgkantoren en gemeenten teruggelegd wordt, hoe sluit de nieuwe centraliteit op de decentrale inkoop aan? Wij horen en zien in de media de gemeenten al klagen dat er onvoldoende middelen voor de inkoop van jeugdzorg beschikbaar is, hetgeen niet op een fijne interne afstemming binnen de overheid wijst.
Focus op de maatschappelijke opgave?
Hoe concreter, hoe beter. Dat is qua effectiviteit wel onbetwistbaar. Maar de open formulering van de doelstellingen kwam er vaak wel uit voort, dat de sector op lokaal niveau veel ruimte moest worden gelaten voor invulling. Wat betekent het, dat een paradepaardje voor de zorgvernieuwing op medisch specialistische zorg, het Ziekenhuis Bernhoven, nu alweer in financieel zwaar weer is beland? De fine tuning op lokaal niveau ontbrak kennelijk even. Hopelijk herpakken ziekenhuis en zorgverzekeraars zich snel, maar hoe concreter de taakstelling, des te minder ruimte voor dergelijke lastige vertaling van beleid naar praktijk. Concreet kunnen akkoorden natuurlijk bijvoorbeeld goed zijn over digitaliseringsdoelstellingen, digitale normen en uitwisselingsafspraken ondersteund door regelgeving in verband met privacy-regulering. Maar is er zo concreet dan nog wel sprake van een hoofdlijnenakkoord? De maat aan concreetheid voor een HLA is in het rapport niet erg concreet aangegeven. Waarom niet enerzijds bottom up over zorgproblemen sectoroverstijgend accorderen en anderzijds ‘hoofdlijnen’ de hoofdlijnen van het beleid laten? Ik las het niet.
Sectoroverstijgend?
Dan de sectorale aanpak. Die kwam toch omdat de regelgeving in de zorg de schotten volgde van de indeling uit de regelgeving, beroepenwetgeving, maar vooral toch de bekostiging en tariefregulering. De verantwoordelijkheid voor macrobudget is afgeleid uit de tariefsectoren. Die blijven nog wel even. Of gaan verschillende sectoren hoofdelijk verantwoordelijk worden voor de kostenbeheersing? De kruissubsidiëringen tussen de sectoren moesten er eerst uit. Hebben we nu het instrumentarium voor een gezamenlijke kostenbeheersing? Zorgnetwerken zijn een antwoord op veel zorgvragen, maar de gezamenlijke bekostiging ervan is nog in statu nascendi. Qua demografie en zorgvraagontwikkeling veronderstel ik niet, dat we van een kostenregulering nu al de switch naar enkel de zorgorganisatie kunnen maken. Kostenbeheersing is ook een focus en een maatschappelijke opgave. Of dat nog in het schema van het SiRM en het HLA nieuwe stijl past?
Kijk op de congresagenda van de Guus Schrijvers Academie: Op 21 april vindt het congres Op weg naar een gezonde generatie; samenwerken in de regio plaats. Vooraanstaande sprekers delen dan actuele inzichten. Het congres is op locatie in Utrecht of online te volgen!