Bij Code Zwart: iedereen blijft thuis
Door Guus Schrijvers, gezondheidseconoom, Wim Schellekens, voormalig hoofdinspecteur en Piet Melief, intensivist.
Tot medio mei blijft het spannend. Neemt het aantal opnamen op de Intensive Care (IC) nog verder toe en treedt Code Zwart in werking? Of neemt dit aantal af en kunnen de versoepelingen ongestoord doorgaan? Voor dit laatste heeft de regering een gedetailleerd draaiboek opgesteld. Dat geldt niet voor het Code-Zwart scenario. Bij Code Zwart is een totale lockdown van enkele weken noodzakelijk. Hier volgt een uitwerking.
Het begrip Code-Zwart
Het begrip Code-Zwart komt aan de orde in het Draaiboek Keuzes ic-opname bij schaarste. Dat beoogt zoveel mogelijk levens te redden. Het treedt in werking bij een crisis, dat wil zeggen nadat alle andere maatregelen zoals uitbreiding van de IC-capaciteit zijn getroffen. Het Draaiboek omschrijft het begrip crisis nauwkeurig. Het onderscheidt verder drie fases van triage van IC-patiënten. In eerste instantie vindt er triage plaats op medische criteria zonder vergelijking met andere patiënten. Daarna vindt triage plaats op basis van vergelijking: patiënten met betere kansen en/of een verwachte korte opnameduur gaan voor patiënten met mindere kansen of een verwachte lange opname duur. Pas als er op basis van die gronden geen keus kan worden gemaakt, wordt over gegaan op triage op ethische gronden. Dat laatste stadium heet Code Zwart. Het Draaiboek onderscheidt in deze fase drie niet-medische selectiecriteria: 1. wel of niet werkzaam in de patiëntenzorg 2. leeftijdsgroep van de patiënt en 3. loting. De massamedia stellen de invoering van het genoemde draaiboek gelijk aan de invoering Code-Zwart. Wij reserveren het laatste begrip voor de toepassing van niet-medische criteria en verwijzen voor de nauwkeurige omschrijvingen van deze laatste naar het genoemde draaiboek.
Een casus ter illustratie
Stel dat het draaiboek geldt. Stel, de volgende casus doet zich voor. Op een IC is één bed beschikbaar. Tegelijk presenteren zich hiervoor twee patiënten. De eerste is een vrouw van 54 jaar: een vrachtauto heeft haar aangereden. Haar nieren en de ademhaling werken slecht. De intensivisten denken dat de kans dat de patiënte het overleeft, klein is. Maar soms herstelt zo’n patiënt toch, wonder boven wonder. De andere patiënt, een man van 34 jaar, is ernstig benauwd vanwege Covid-19-besmetting., Hij heeft beademing nodig om te overleven. De intensivisten schatten zijn overlevingskansen gelijk aan die van de vrouw en besluiten de man in behandeling te nemen. Die is immers jonger. Zij passen een niet medisch criterium toe en handelen hiermee volgens het triage-protocol van Code-Zwart.
De casus biedt de mogelijkheid enkele kanttekeningen te plaatsen ter verduidelijking van de Code-Zwart. Daarna volgt een beschouwing over de kans dat deze code medio-mei noodzakelijk wordt. Het artikel eindigt met het pleidooi voor een volledige lockdown van enkele weken, indien Code-Zwart onverhoopt realiteit wordt om daarmee ook weer perspectief te geven voor de periode daarna.
Kanttekeningen bij Code-Zwart
- De minister van VWS kondigt af vanaf wanneer het genoemde draaiboek geldt voor het gehele land. Er bestaan twee routes om tot dit besluit te komen: 1. via de voorzitter van het Landelijk Netwerk Acute Zorg (LNAZ) bij een zorgbrede crisis en 2. via overleg tussen het Landelijk Coördinatiecentrum Patiënten Spreiding (LCPS), de Federatie van Medisch Specialisten en de Nederlandse Vereniging voor Intensive Care (NVIC) bij een crisis op de IC’s. De LCPS spreidt COVID-patiënten van ziekenhuizen over de elf Nederlandse ziekenhuisregio’s. Bij Code-Zwart monitort dit gremium of er in alle regio’s nog een tekort aan bedden bestaat. Op deze manier blijven alle regio’s in dezelfde fase van wel of niet toepassing van Code-Zwart.
- Het selecteren van IC-patiënten is dagelijkse praktijk van intensivisten. Immers een IC-unit is bedoeld om levens te redden. Het is geen hospice. Steeds speelt bij opname de medische inschatting een grote rol: is behandeling wel of niet zinvol? Hier komt, net zoals in de casus, de lage-kansgeneeskunde naar voren. De ene intensivist schat de overlevingskans hoger in dan de andere. De vraag is of intensivisten stilzwijgend hun inschattingen inmiddels naar beneden hebben bijgesteld. Wij denken dat zij thans, vooruitlopend op Code-Zwart en gelet op de context van schaarste, de kans van mogelijk herstel thans kritischer beoordelen dan voorheen en op die wijze zo lang mogelijk proberen Code-Zwart voor zich uit te schuiven.
- Een punt van aandacht blijft de verdere zorg aan het verkeersslachtoffer uit de casus. Ontvangt zij direct palliatieve zorg binnen of buiten het ziekenhuis? Wij merken op dat een dergelijke patiënt een enorme belasting vormt voor de gewone afdelingen van het ziekenhuis. Gelukkig bestaan er transmurale en andere thuiszorgprogramma’s, zo bleek al tijdens de eerste coronagolf. Blijven deze programma’s overeind indien het Draaiboek geldt?
- De beroepsvereniging voor Verpleegkundigen en Verzorgenden Nederland (V&VN) heeft handreikingen opgesteld over het handelen van haar beroepsgroep, indien Code-Zwart geldt. Met de Groningse emeritus hoogleraar verplegingswetenschappen Petrie Roodbol zijn wij van mening dat dit een uitstekend, inzichtgevend, stuk is. Met haar signaleren wij echter dat de handreikingen geen prioritering betreffen bij keuzes tussen individuele patiënten. Zijn huisartsen, specialisten ouderengeneeskunde en Nurse Practitioners voorbereid op het voeren van gesprekken met bijvoorbeeld onthutste familieleden van de vrouw in de casus?
- Het constateren dat code zwart onvermijdelijk is, heeft grote consequenties voor massamediale beeldvorming. Bijvoorbeeld via een talkshow-interview met de echtgenoot van de aangereden vrouw in de casus. De besluitvorming over de corona-aanpak binnen regering en parlement tijdens Code-Zwart wordt hierdoor ongewis.
- Last but not least deze kanttekening: Alvorens code zwart voor te stellen zullen naar onze verwachting intensivisten en andere zorgprofessionals zich maximaal inspannen om deze te vermijden. Totdat het echt niet anders kan. Immers Code Zwart is de meest ongewenste consequentie van de aanpak van de coronacrisis in Nederland met mogelijk grote (ook politieke) consequenties. Gewaakt moet worden voor een glijdende schaal, waarbij onder druk van buitenaf toenemend geweld wordt gedaan aan minimale kwaliteitseisen bij de behandeling van patiënten die niet (meer) op de IC kunnen worden opgenomen.
Nederland, bereid je ook voor op Code-Zwart
Op Koningsdag (27 april) was de Amsterdamse Prinsengracht bijna even druk als in pre-coronatijden. Gisteren (wij schrijven dit stuk op 29 april) vond de eerste versoepeling plaats. Terrassen liepen vol en er ontstond een stormloop op bepaalde winkels. Ongetwijfeld leidt deze toename van drukte over 10-14 dagen tot meer ziekenhuisopnamen van IC- en andere patiënten. Daarnaast dienen nieuwe virusvarianten uit India en Brazilië zich aan. Kijken wij hiernaar en naar 1. de huidige en aangekondigde versoepelingen en 2. de huidige reeds vrijwel volle bezetting van ziekenhuizen en IC’s, dan is het risico groot dat er medio-mei een tekort aan IC-bedden in heel Nederland ontstaat. Dan is Code-Zwart onvermijdelijk. Maar inmiddels neemt ook de vaccinatiegraad toe. Een vergelijkbare vaccinatiestijging in combinatie met een lockdown zonder versoepelingen leidde tot een daling van ziekenhuisopnamen in Israël en Engeland. Wellicht biedt de hogere vaccinatiegraad in eigen land medio mei voldoende soelaas om de gevolgen van de versoepelingen en Koningsdag-drukte op te vangen. De RIVM-modellen laten een grote spreiding zien over het resultaat van deze gunstige en ongunstige ontwikkelingen. Vooralsnog pleiten wij er daarom voor dat Nederland zich toch even goed voorbereidt op Code-Zwart als op verdere versoepelingen. Met Nederland bedoelen wij overheid, burgers, bedrijfsleven, ziekenhuizen en instellingen voor langdurige zorg.
Een totale lockdown bij Code-Zwart
Vorig jaar in februari was Italië het eerste Europese land waar de pandemie uitbrak. Het land kondigde een absolute lockdown af. Alle niet-essentiële winkels gingen dicht. Reizen werd verboden. Een avondklok werd ingesteld. Alle scholen gingen dicht. Geen enkele burger mocht de straat op zonder een verklaring waarom. De auteur Ilja Pfeiffer schreef hierover hartverscheurende columns in de NRC. Onlangs is bekend geworden dat dergelijke, totale, lockdowns binnen enkele weken leidden tot een aanzienlijke daling van het aantal besmettingen en ziekenhuisopnamen. Onderstaande afbeelding uit een artikel in The Lancet van 28 april 2021 illustreert dit effect. Nederland hoort tot te landen die het virus afremmen (mitigation) in plaats van indammen. Enkele OECD-landen waaronder Australië, Ierland, Canada, Italië en Nieuw-Zeeland kozen voor bijna-uitroeiing van het virus (elimination, indammen).
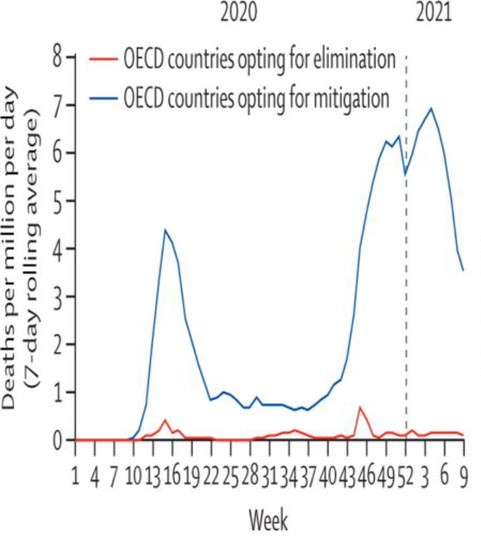
In deze laatste landen stonden intensieve bron- en contactopsporing, hotel-quarantaine en de sluiting van scholen hoog op de agenda. Die leverden grote bijdragen aan de verlaging van de besmettingsgraad. Bij deze indringende maatregelen duurt een lockdown kort en heeft de burger perspectief. De lockdown die we inmiddels in Nederland gewend zijn is een slecht voorbeeld: deze is niet krachtig genoeg, is niet in staat het aantal besmettingen weer omlaag te brengen en duurt eindeloos. Het gebrek aan perspectief demotiveert burger, zorgverleners, en bedrijven. Na zo’n totale lockdown moet het aantal besmettingen laag worden gehouden door intensief indambeleid. Daardoor is te voorkómen dat Nederland in het najaar weer in dezelfde ellende terecht komt als nu. In een later artikel gaan wij in op de exit strategie die gericht is op het laag houden van het aantal besmettingen.
Kortom
Mocht medio-mei Code-Zwart van toepassing worden, dan is een totale lockdown van enkele weken in Nederland onvermijdelijk en noodzakelijk zoals dat vorig jaar was in Italië en later is toegepast in landen als Ierland, Canada, Australië en Nieuw-Zeeland. Wij verwachten bij de bevolking draagvlak hiervoor op voorwaarde dat de lockdown krachtig genoeg is om kort te duren (4-6 weken) waardoor er perspectief is op een redelijk normaal leven.